日本膵臓学会は膵臓学に関する研究の進歩および普及を目的として設立された,日本の膵がんの診療をけん引している学術団体です。その日本膵臓学会が編集した患者さん向けの書籍「患者・市民のための膵がん診療ガイド 2023年版」から,内容の一部をご紹介します。
人間ドックや検診で膵臓を調べることはできますか? また異常がみつかったら,どうしたらよいでしょうか?
施設や選んだコースによって異なりますが,人間ドックや検診(けんしん)で膵臓を調べることができます。通常は超音波検査を主体としたものとなりますが,オプションでCT(シーティー) やMRI〔エムアールアイ,MRCP(エムアールシーピー)〕検査を選ぶこともできます。では,膵がんを早期にみつけるためにどうすればよいのでしょうか。また,どんな所見が異常であり,異常がみつかったらどうすればよいのでしょう。
膵がんは,あらゆるがんの中で最も予後(病気の経過についての医学的な見通し)が悪いがんです。その理由の一つとして,膵がんは診断の時点で約6〜7 割が切除できない「進行した状態」で発見されることがあげられます。そのため膵がんは,できるかぎり「早い段階」で発見することが重要なのです。そのためには,どうすればよいのでしょう。
医療機関を受診するきっかけと体の症状
膵がん患者さんが医療機関を受診するきっかけをみてみましょう。
腹痛や背部痛(はいぶつう)などの症状や,採血でみつかる膵酵素(すいこうそ)や腫瘍(しゅよう)マーカーの上昇,画像検査でみつかった何らかの異常,他の病気の経過観察中に偶然みつかる異常などがあげられます。
膵酵素とは,膵臓から分泌(ぶんぴつ)される消化酵素(アミラーゼやエラスターゼ,リパーゼなど)のことで,食物を消化・分解する働きをしています。膵がんのほとんどは膵管の上皮(じょうひ,内側の壁)から発生します。膵がんが大きくなってくると膵管が狭くなり,消化酵素を含む膵液の流れが滞ります。すると,停滞した膵液に含まれている膵酵素が血液内に漏れ出すため,血液中の膵酵素の割合が上昇するのです。
また腫瘍マーカーとは,腫瘍が作り出す物質のことで,腫瘍があるかどうかの目印になるものです。画像検査での異常とは,腹部超音波やCT,MRI(MRCP)で膵がんそのものや膵管拡張,膵のう胞,胆管拡張(たんかんかくちょう)などがみつかることを指します。
膵がんが発見されるきっかけは,「症状によるもの」が50.8 %と最も多く,「健康診断での異常(15.9 %)」「集団検診後の精密検査(10.5 %)」「糖尿病の悪化(5.7 %)」と続きます。
症状としては,腹痛,背部痛,黄疸(おうだん),体重減少が多くみられます(17 ページ参照→ Q 1 – 2)。
一方,比較的予後がよい早期に発見された膵がんではどうでしょう。
発見のきっかけは,「他の病気で経過観察中に異常を指摘されたこと」が全体の約半数にあたる53.5 %と一番多く,次に「症状によるもの(23.9 %)」「検診での異常の指摘(17%)」と続きます。つまり,早期の膵がんの約8 割が「無症状」ということになるのです。
こうしたことからも,早期で膵がんを発見するには,症状が出てから医療機関を受診するのではなく,症状が出る前に採血や腹部超音波,CT,MRI(MRCP)など,何らかの画像検査を定期的に受けて,腫瘤(しゅりゅう)や膵管拡張,膵のう胞,胆管拡張などの「膵がんが疑われる異常を発見すること」が大事なのです。
そのためには,健康診断や検診,人間ドックの果たす役割が大きいといえるでしょう。
早期発見に健康診断,検診,人間ドックを活用する
健康診断,検診,人間ドックの違いをご存じでしょうか。
健康診断とは,診察および採血など,いくつかの法律(労働安全衛生法,学校保健安全法,健康保険法など)で決められた検査によって健康状態を調べること。健康の維持や病気の予防,さらにはさまざまな病気の早期発見に役立てるものです。健診(けんしん),健康診断(診査)とも呼ばれ,一般的な健康状態の確認や,病気の発見につなげることを目的としています。
同じ読み方の「検診(けんしん)」は,特定の病気をみつけることを目的とした検査です。膵がんの発見を目的としている場合には「膵がん検診」,肺がんをみつける検診は「肺がん検診」となります。
一方,全身を対象にした細かい検査で,さまざまな疾患の早期発見を目的としたものは,船舶のオーバーホール施設になぞらえて「人間ドック」と呼ばれています。
これらのうちどれを選ぶかは,市区町村などの公的なものかどうか,働いている企業の支援体制,さらには費用面での条件によっても変わってきます。
費用はいずれも保険適用外(234 ページ用語集参照)です。
ただし定期健診は法定義務のため,企業に勤めている人はその企業が負担することが多く,個人事業主など「それ以外」の人は,各自が負担することになります。この場合の検査費用は施設によって異なりますが,5,000 〜15,000 円前後に設定しているところが多いようです。
40 歳以上になると「特定健診」と呼ばれる生活習慣病に関する無料の健診を,お住まいの地域の医療施設で受けられる制度もあります。
この検査は人間ドックに比べると検査項目が限られますが,数百円程度の自己負担で胸部エックス線や腫瘍マーカー検査を追加することも可能です。
この点,人間ドックの費用は3 ~ 6 万円程度,がん検診も加えると10 万円以上となることが一般的ですが,これも病院の規模や地域によって差があるので,事前に施設のホームページなどで確認するとよいでしょう。
膵がんを早期にみつけるための取り組み
膵がん患者さんが医療機関を受診するきっかけの割合をみると,「健康診断で異常がみつかったため」が15.9 %を占め,これを「早期の膵がん」に限定してみると,「検診で異常がみつかったから」が17%となっています。このことからも,健診,検診,人間ドックなどで膵臓を調べることには意義がある,といえるでしょう。そしてこれらの機関で,膵がんを疑う異常所見や検査結果を拾い上げる仕組みを構築していくことが社会的にも求められています。
また,膵がんを早期でみつけるには,超音波内視鏡(EUS)が有用であるという報告もあり,膵がんの早期発見に特化した検診センターの整備や,腹部超音波,CT,MRI(MRCP),EUSなど,より精密な検査コースを組んでいくこと,膵がんのリスクとなる因子〔危険因子(リスクファクター)〕(8 ページ参照→ Q 1 – 1)を丁寧に拾い上げて,丹念に経過を追っていくことが求められます。こうした取り組みは,すでに一部の地域で始まっていて,今後の全国的な普及拡大が望まれます(46ページ参照→コラム1)。
膵がんの危険因子とは,家族歴や既往歴,喫煙などの嗜好,糖尿病や慢性膵炎(まんせいすいえん),膵のう胞や膵管内乳頭粘液性腫瘍(IPMN,アイピーエムエヌ)など。これら危険因子がある場合には,拾い上げも含めて積極的に腹部超音波やCT,MRI(MRCP),EUS などの画像検査を受けることが勧められます。
健診・検診・人間ドックで膵がんが疑われる異常がみつかったら,早期に膵がんを発見するために,できるだけ早く各地域の中核病院(専門的で高度な医療機能を持っている地域の拠点病院)を受診し,詳しい検査をすることが重要です(28 ページ参照→ Q 2 – 2)。
また「かかりつけ医」がいる人は,そこから中核病院へ紹介してもらうことも可能です。将来的には地域的な病診連携(234 ページ用語集参照)システム(病院と診療所の連携制度)や膵がん早期発見システムの構築により,健診・検診・人間ドックやかかりつけ医,さらには中核病院との相互の協力体制により,膵がんの疑いのある患者さんが,スムーズに受診できる環境の整備が期待されています(46 ページ参照→コラム1)。
膵がんにはどんな種類の治療があるのでしょうか?
同じ膵がんでも,病気の進行の度合いによって最適な治療法は異なります。
ここでは治療法の種類(表)について紹介します。進行の度合いはQ 4 – 1「膵がんの病期(病期分類,ステージ)」(→ 100 ページ参照)をご覧ください。
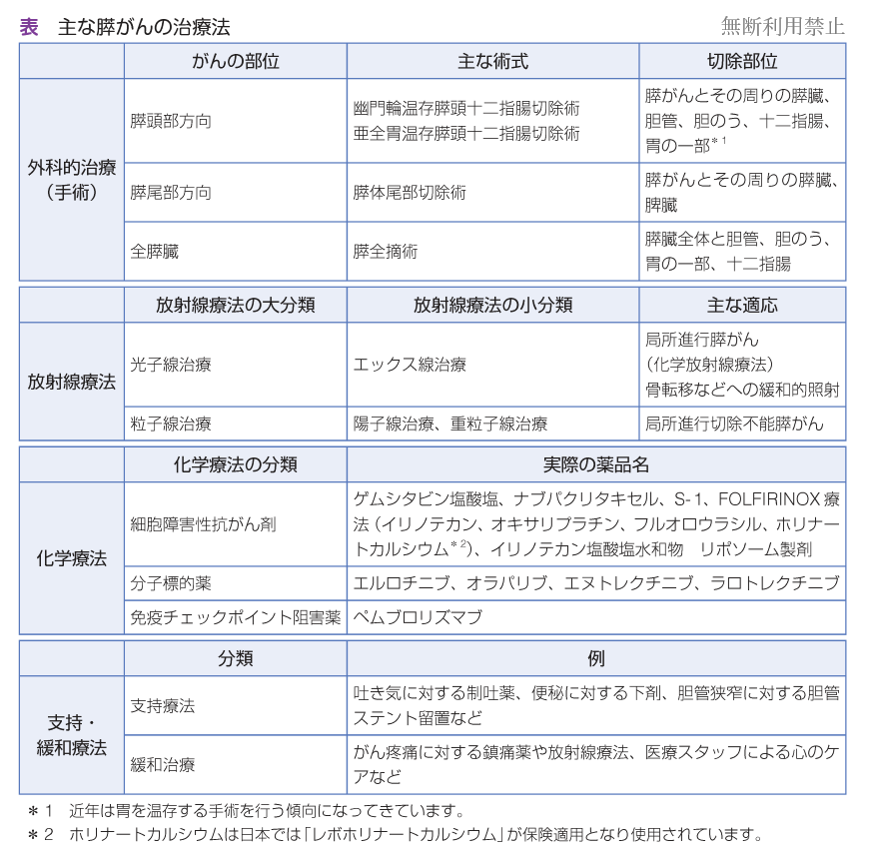
外科的治療法
「外科的治療法」とは一般的にいう「手術」のことで,主に病期(病気の進行度)が早い段階の膵がんに対して,病気が完全に治る“根治”を目的に行われる治療です。膵がんの手術では,がんを残さず確実に取り除くために,がんだけでなくその周囲の正常な組織や,必要に応じて周辺の臓器を切除することもあります。膵がんの手術には,対象となる部位によって大きく3 通りの術式があります。
膵頭十二指腸切除術
膵頭部方向のがんを切除する際に行われます。
膵頭部から膵体部(すいたいぶ)と,胆管(たんかん),胆のう,十二指腸,胃の一部を取りますが,近年は胃の大部分を残す「幽門輪温存膵頭十二指腸切除術(ゆうもんりんおんぞん-すいとう-じゅうにしちょう-せつじょじゅつ)」や「亜全胃温存膵頭十二指腸切除術(あぜんいおんぞん-すいとう-じゅうにしちょう-せつじょじゅつ)」という手術が行われるケースが増えています。
手術の詳細についてはQ 4 – 9(→ 127 ページ)をご覧ください。
膵体尾部切除術
膵尾部(すいびぶ)方向のがんを切除するときに行われる手術です。膵体部から膵尾部と,脾臓(ひぞう)を切除します。
膵全摘術
がんが膵臓に広く存在しており切除が望ましい際は,膵臓全体と胆管,胆のう,胃の一部,十二指腸を切除する膵全摘術を行います。
放射線療法
放射線をがんに繰り返し照射(しょうしゃ)することで,がん細胞を死滅させ,病気の進行を食い止める治療法です。
放射線療法を行う目的は大きく2 つあります。1 つは膵がんを縮小させるために行う場合と,もう1 つは痛みなどの症状を緩和するために行うケースです。
照射する放射線の種類は,エックス線やガンマ線などを照射する「光子線治療」と,重粒子線(じゅうりゅうしせん)や陽子線などを照射する「粒子線(りゅうしせん)治療」に分けられます(136 ページ参照→ Q 4 – 12)。
エックス線治療
膵がんに対するエックス線治療では,高エネルギーのエックス線を複数回に分けて病巣に当てる治療が行われます。主に,局所進行期の膵がんに,化学療法と並行して行われ,これを「化学放射線療法」と呼びます。
一方,膵がんが骨などに転移(てんい)して起きる「痛み」を緩和する目的で放射線を照射するときは,放射線療法単独で行われます。
粒子線治療
粒子線は,体の中をある程度進んだところで急激に高いエネルギーを周囲に与え,そこで消滅するという性質を持っています。つまり,病巣部周囲にのみ高いエネルギーで大きなダメージを及ぼし,そこまでの「通り道」が受ける損傷は小さくするような調整が可能なのです。
局所進行切除不能膵がんに対する重粒子線と陽子線治療は2022 年4 月から保険適用となり,治療効果の向上が期待されています。
化学療法
薬物を投与することでがん細胞を死滅させ,病気の進行を抑える治療法で,「薬物療法」とも呼ばれます。
近年,術後のがんの再発を防ぐために,手術の前後に一定期間,薬を投与する「術前・術後補助療法」の有効性が証明され,多くの施設で行われるようになりました。
また手術ができない場合でも,がんを攻撃する目的で化学療法が行われることがあります。この場合は,「患者さんが副作用に耐えられる範囲内で」という条件付きで,効果が出ている間,投与が続けられます。
効果の出方には個人差がありますが,中にはかなりよく効くケースもあります。
化学療法で使われる薬には,いずれも「副作用」が出ることがあります。副作用の出方や強弱は人によって異なりますが,次項の「支持療法(232 ページ用語集参照)」を上手に行うことで,治療が長く継続できるようにサポートを受けることができます。
化学療法で使われる薬の分類は以下の通りです。
細胞障害性抗がん剤
膵がんの化学療法で多くを占める薬剤です。
がん細胞の「細胞増殖をつかさどる核の部分」などに作用して,細胞分裂を阻止する働きを持っています。細胞分裂ができなくなったがん細胞は生きていけなくなるので「細胞死」に追い込まれ,がんの進行が抑えられます。
分子標的薬
がん細胞が成長するために必要なタンパク質を,分子レベルで狙い撃ちする薬です。
膵がんにはチロシンキナーゼという「上皮(じょうひ)成長因子受容体(EGFR)」だけを狙って攻撃する「エルロチニブ塩酸塩(以下エルロチニブ)」という分子標的薬が使えることになっていますが,治療効果に対して副作用が大き過ぎるという問題があるため,近年はあまり用いられなくなりました。
他にも,遺伝子のタイプが「生殖細胞(233 ページ用語集参照)系列BRCA(ビーシーアールエー)遺伝子変異陽性」という型の膵がんで,事前にプラチナ(白金)系抗がん剤の治療効果がみられた人の維持療法(231 ページ用語集参照)には,PARP(パープ)阻害薬(オラパリブ)を使うことができます。さらに「NTRK(エヌティーアールケー)融合遺伝子陽性」というタイプの膵がんには,ROS 1(ロスワン)融合タンパク,TRK(ティーアールケー)融合タンパクを標的とする薬剤(エヌトレクチニブ,ラロトレクチニブ)が使えるなど,膵がんの遺伝子のタイプごとに効果の見込める薬を選んで使えるようになってきました。
その患者さんの膵がんのタイプがどれに当てはまるのか,最適の薬が存在するのかについては,「遺伝子検査」で調べることができます。
膵がんの場合,遺伝子検査で効果的な薬剤がみつかる頻度は決して高くありませんが,もし遺伝子のタイプに合致する薬がみつかると,高い治療成果が見込まれることがあるのも事実です。
免疫チェックポイント阻害薬(234 ページ用語集参照)
本来ならがん細胞を攻撃する役割を持っている「ヒト免疫細胞(ここではT 細胞)」の働きを抑えているタンパク質の結合を阻止する薬です。抑えられていたT細胞の働きを正常な状態に戻す(活性化させる)ことで,T 細胞にがんを攻撃させる働きがあります。
その薬の一つ「ペムブロリズマブ」は,高頻度マイクロサテライト不安定性(MSI-High,エムエスアイハイ)や高い腫瘍遺伝子変異量(TMB-High,ティーエムビーハイ)といった遺伝子変異を持つ膵がんが対象の薬です。
これらのタイプに当てはまる確率は決して高くはないものの,稀まれに合致することがあります。
支持・緩和療法
がんにかかると,個人差はあるものの,さまざまな症状に悩まされることがあります。がんに伴う痛みやだるさなどの症状のほか,手術後の痛みや抗がん剤投与による副作用など,「治療によって起きる症状」もあります。
支持・緩和療法とは,こうした症状を軽くするための予防,治療,ケアのことです。
いずれもQOL(キューオーエル、生活の質)を良くすることを目的としていて,がん患者さんの体や心のつらさを和らげるために,さまざまな角度からの対応が必要となります。
支持療法の例としては,抗がん剤治療による吐き気や便秘を改善する薬の使用や,膵がんによって胆管が狭くなって胆汁(たんじゅう)が流れなくなる閉塞性黄疸(へいそくおうだん)が起きたときに,胆汁が流れる経路を再び確保するために行う「胆道ステント留置(たんどうステントりゅうち)」などがあります(178 ページ参照→ Q 5 – 1)。
緩和ケアの例としては,がんによる痛みを抑えるために医療麻薬などの鎮痛薬を使ったり,骨転移(こつてんい)による痛みに対して行う放射線療法などがあります(194 ページ
参照→ Q 6 – 1)。
患者・市民のための膵がん診療ガイド 2023年版
膵がん患者さんとそのご家族に常に寄り添い,強力にサポートできる書籍となるよう,膵がん診療に携わる先生方,患者団体・市民の代表の方々によって全面的に改訂されました。遺伝子・バイオマーカーなど,膵がん診療における最新情報,便利な用語集・薬剤一覧を盛り込んで全体の構成を一新。診断直後や治療中など,さまざまな場面で生じる疑問にお答えしています。膵がんを正しく知る・理解するのに最適の1冊です!


